Segundo a OMS, actualmente o 2-4% da poboación mundial padece psoríase. Esta enfermidade afecta a pacientes de todas as idades, con todo, a miúdo os mozos (15-25 anos). Por desgraza, hoxe en día a medicina non é capaz de curar completamente a psoríase, pero o tratamento profesional oportuno mellora significativamente a calidade de vida. Entón, en caso de detectar os primeiros síntomas, é mellor consultar de inmediato a un médico.
Psoríase- Esta é unha dermatosis, que se manifesta en forma de pápulas escamosas na pel. A súa característica distintiva é que, ademais da pel, é capaz de afectar as articulacións e as placas das uñas. Na patoxénese da psoríase, os factores hereditarios son claramente rastrexados e outros irritantes só son causas secundarias da súa aparición.
Durante unha exacerbación da enfermidade, os procesos naturais de formación están interrompidos: queratinocitos (células das que consta principalmente a pel humana). Tamén hai cambios bioquímicos pronunciados na pel. Ademais, recentemente, os médicos puideron establecer que durante a fase aguda da enfermidade, o funcionamento do sistema nervioso tamén difire da norma. En xeral, a principal razón para a aparición da psoríase é a presenza de disfuncións no funcionamento do sistema inmunitario.
Prevalencia da psoríase
A psoríase é común. Polo momento, as estatísticas de incidencia son aproximadamente as seguintes:
- China - 0, 3%;
- EUA: 1%;
- Dinamarca - 1-2, 3%;
- Norte de Europa: 3%;
- Alemaña: 1-1, 3%.
É curioso que a poboación indíxena de Sudamérica non se vexa afectada pola enfermidade. Polo menos non se informou nin un só caso. Se observas a situación no seu conxunto, a proporción de psoríase é aproximadamente do 6-8% de todas as enfermidades da pel.
Como xa se sinalou, a psoríase maniféstase a calquera idade, pero a maioría dos mozos (ata os 25 anos) aínda sofren e, tanto en homes como en mulleres, ocorre coa mesma frecuencia.
Situación epidemiolóxica
Con base nas causas da aparición, a psoríase é unha enfermidade non infecciosa cunha predisposición xenética pronunciada. Os que teñen máis risco de enfermar son aquelas persoas cuxos familiares tamén sofren esta enfermidade (neste caso, só se pretende aos familiares máis próximos). Investigadores europeos comprobaron con certeza que se un dos pais está enfermo, ten unha probabilidade do 14-25% de transmitilo ao seu fillo. Se os dous pais están enfermos, esta probabilidade xa é do 41-60%.
Segundo o tipo de desenvolvemento da enfermidade, a psoríase divídese en dous grupos:
- cedo;
- tarde.
Isto evidencia que hai dous tipos principais de psoríase (como a diabetes mellitus). O primeiro ocorre en humanos a unha idade temperá (de media 16-22 anos), ten unha natureza estritamente hereditaria e está directamente relacionado co fenotipo HLA (HLA-Cw6). O curso da enfermidade é a miúdo grave e co paso do tempo a enfermidade só avanza.
As causas da psoríase de tipo II son bastante aleatorias, polo que esta enfermidade é esporádica. Ocorre con máis frecuencia en persoas maiores (uns 60 anos). En xeral, procede con bastante facilidade, non obstante, nalgúns casos, pode agravarse por danos nas articulacións e nas uñas.
Factores que provocan a aparición de psoríase
Aínda que a psoríase tende a herdarse, xeralmente é multifactorial. Calquera cousa pode desencadear ese mal funcionamento do sistema inmunitario. Así, os factores provocadores divídense en externos e internos (ou, en termos científicos, esóxenos e endóxenos).
Factores esóxenos
Á súa vez divídense en físicos e químicos. Os primeiros inclúen os habituais danos mecánicos á pel, como lesións no fogar, queimaduras térmicas, abrasións, cicatrices, tatuaxes, arañazos, picaduras de insectos e mascotas. Tamén se rexistraron casos de psoríase nos lugares de inxección. A irradiación de raios X e ultravioleta tamén xoga un papel importante. En aproximadamente o 5% de todos os casos, a enfermidade prodúcese no verán e o 40% deles débese a queimaduras solares.
Os factores químicos exprésanse no efecto tóxico de produtos químicos nocivos ou outros irritantes na pel. Ademais, a psoríase tamén é provocada por outras enfermidades da pel, como:
- dermatoses;
- infeccións por fungos;
- impétigo contaxioso;
- acne;
- dishidrose;
- lique;
- herpes zoster;
- pioderma gangrenosa;
- dermatite alérxica de diversa índole.
Hai casos coñecidos da enfermidade despois de realizar probas elementais de diagnóstico cutáneo para coñecer a reacción do corpo ante cosméticos, produtos de hixiene, formalina, cromo, níquel e outros produtos químicos.
Factores endóxenos
As causas internas da psoríase poden ser enfermidades infecciosas. As últimas investigacións nesta área suxiren que as infeccións por estreptococos e o VIH son as máis propensas a culpar. Ademais, a miúdo os síntomas non aparecen durante a propia enfermidade, pero incluso despois da vacinación habitual. Nestes casos, a psoríase adoita ser difícil de tratar.
Para inducir a remisión úsanse preparados de litio, betabloqueantes, antiinflamatorios non esteroides e inhibidores da ECA. Os corticoides están contraindicados neste caso.
Embarazo e parto
Os cambios significativos nos niveis hormonais causados polo embarazo tamén poden converterse nun factor provocador. Tamén se observa un patrón similar durante a puberdade. Tamén é curioso que as mulleres que xa teñen psoríase experimenten unha mellora no seu estado durante o embarazo (40%). O deterioro é moito menos común (só no 14% dos casos). Certo, despois do parto na maioría dos pacientes, a enfermidade empeora de novo (no 54% dos casos)
Dieta e nutrición
Estes factores a miúdo non teñen un efecto notable no curso da enfermidade. Só se sabe con certeza que o abuso de alcol e cigarros aumenta significativamente a posibilidade de contraer psoríase e empeora o seu curso.
Hipocalcemia e hipocalemia
Estes factores poden provocar a aparición de psoríase pustulosa xeneralizada. As posibilidades dun resultado favorable neste caso son moi pequenas.
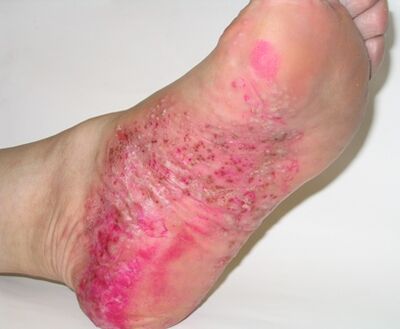
Psoríase pustular.
Factores psicoxénicos
O seu papel hoxe considérase bastante controvertido. Algúns investigadores afirman que a presenza de factores psicoxénicos traumáticos provoca psoríase no 60% de todos os casos. Non obstante, só se sabe con certeza que só poden empeorar o curso da enfermidade e reducir a eficacia da terapia.
Clasificación
Polo momento, identificáronse varios tipos separados de psoríase. Diferéncianse notablemente no cadro clínico e no grao de efecto sobre o corpo, polo tanto, para ter unha idea do que está en xogo, é mellor mirar a rede mundial e estudar detidamente as fotos da psoríase de varias etioloxías, así como familiarizarse coa descrición.
Psoríase vulgar
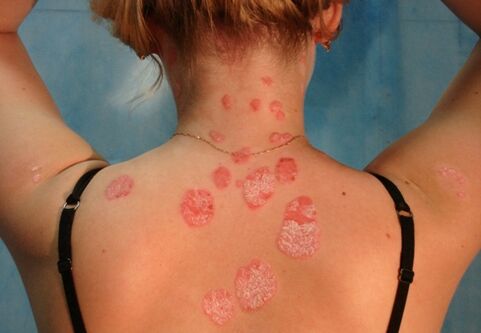
A psoríase vulgar ou común ocorre na maioría dos casos. Esta enfermidade maniféstase como unha abundante erupción de pequenas pápulas vermellas brillantes (desde a cabeza dun fósforo ata un chícharo). Despois do xurdimento, crecen rapidamente e aparecen escamas brancas prateadas na súa superficie. No futuro, as pápulas transfórmanse en placas, que se funden nunha gran lesión. Moitas veces teñen límites claros que os separan da pel sa.
Cando tenta peitear ou eliminar a pápula, primeiro aumenta a descamación. Este fenómeno coñécese como o "síntoma da mancha da estearina" e, unha vez eliminadas todas as escamas, pódese atopar unha superficie lisa e brillante, o "síntoma da película terminal". Se continúas raspando, lesionan os capilares e libéranse gotas de sangue. Este síntoma coñécese como "orballo sanguíneo".
O desenvolvemento da psoríase divídese en tres períodos principais:
- progresivo (agudo);
- estacionario;
- período de resolución.
O éxito do tratamento aquí depende sobre todo da correcta selección dos métodos de terapia, xa que, dependendo do período, a súa eficacia varía significativamente.
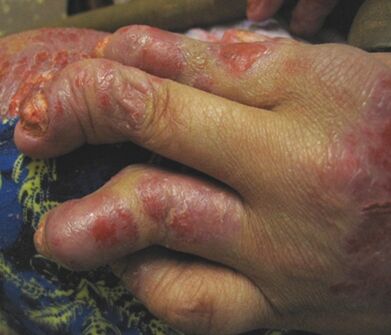
Período progresivo. Unha característica desta etapa é a profusa aparición dunha erupción específica. Na fase de exacerbación, certas partes do corpo do paciente están cubertas de pequenas pápulas, que se pelan activamente. O peeling neste caso está estritamente localizado e non afecta a pel sa. É doado identificar a psoríase aguda polo característico bordo vermello ou rosado que limita a pápula.
Os síntomas máis característicos nesta etapa son a picazón e a presenza do chamado síntoma de Koebner. Isto último exprésase no feito de que as pápulas psoriásicas aparecen no lugar de calquera lesión na pel (queimaduras leves, arañazos, inxeccións, arañazos, etc. ). Este fenómeno ocorre en media dúas semanas despois da lesión en si e ocorre nun 38-76% de todos os pacientes.
Tamén é extremadamente curioso que (con moita menos frecuencia) tamén se observe o efecto contrario. Os científicos cren que é causada pola presenza no soro sanguíneo dalgúns pacientes de factores especiais que inhiben a síndrome de Koebner.
Período estacionario. De media, 2-3 meses despois da aparición das primeiras erupcións, a formación de novas pápulas detense. Tamén se detén o crecemento das placas. Nesta fase, toda a súa superficie xa está cuberta de escamas. Este período pode durar meses ou incluso anos. Non obstante, este último é relativamente raro.
Período de resolución. Este período tamén se denomina período regresivo, xa que se observa unha diminución gradual da placa durante a mesma. Ao principio, deixan de pelarse e logo suavízanse gradualmente ata desaparecer completamente. Se a enfermidade é leve, este fenómeno prodúcese espontaneamente. O tratamento só acelera a súa aparición. A miúdo, o lugar onde se atopaban as placas destaca sobre o fondo de zonas de pel saudables por despigmentación ou, o que ocorre con menos frecuencia, por hiperpigmentación. Coa psoríase vulgar, as erupcións cutáneas poden ocorrer case en calquera lugar e normalmente localízanse simétricamente (superficies extensoras dos cóbados e xeonllos). Tamén poden aparecer na cabeza, no sacro, nas mans, nas palmas, nas plantas, na ingle e nas axilas. Ademais, en moitos casos, as placas das uñas tamén se ven afectadas (a aparición de pozos puntuais, afrouxamento, engrosamento). Estes síntomas son moi similares aos que se producen cando se infectan con fungos, de xeito que o diagnóstico final só se fai despois de recibir unha reacción negativa ás esporas de fungos nun estudo especial de laboratorio. A psoríase vulgar no seu conxunto non ten un efecto negativo xeral sobre o corpo do paciente e o seu curso é crónico. Os períodos de exacerbación prodúcense no outono ou no inverno, mentres que no verán, pola contra, son moito menos comúns. O principal incentivo para o tratamento activo reside no feito de que, sen unha terapia adecuada, as placas psoriásicas poden cubrir o corpo durante anos, mentres que un tratamento adecuado provoca melloras aos poucos meses.
Eritrodermia psoriásica
A eritrodermia psoriásica é unha das formas máis desagradables desta enfermidade. En media, obsérvase unha reacción similar en aproximadamente o 2% dos pacientes e prodúcese de xeito espontáneo e como resultado dun tratamento mal seleccionado. Aínda que, por suposto, se as drogas que se usan irritan a pel ou se expón a radiación ultravioleta, o risco de eritrodermia psoriásica é moito maior. Na maioría das veces, a eritrodermia psoriásica aparece de súpeto durante a primeira etapa da psoríase. Pódese combinar con artrite e psoríase pustulosa xeneralizada e a exposición a factores como infeccións por estreptococos ou hipocalcemia aumenta significativamente a probabilidade de tal complicación. A retirada brusca dos corticoides tamén pode empeorar a enfermidade. A aparición de eritrodermia elimina por completo os síntomas clínicos da psoríase, que son substituídos por un enrojecemento difuso da pel, prurido grave e peeling lamelar.
Psoríase pustular
Tamén unha forma grave de psoríase. Caracterízase pola aparición de abscesos, que a miúdo seguen sendo o único síntoma. Moitas veces combínanse cos síntomas clásicos da psoríase vulgar. A psoríase pustulosa xeneralízase e localízase. O segundo diferénciase só porque os abscesos neste caso só se concentran na zona das palmas ou das plantas.
Artrite psoriásica
Actualmente, a artrite psoriásica clasifícase por si mesma como unha enfermidade autoinmune. Exprésase en danos aos ósos e músculos en pacientes que xa padecen psoríase ou teñen un alto risco de enfermidade por antecedentes familiares. Moitas veces a artrite psoriásica combínase coa psoríase clásica, así como con lesións psoriasicas nas uñas. Esta enfermidade diagnostícase pola aparición de dores nas costas, acompañada das seguintes condicións:
- falta dun motivo claramente indicado para a comparecencia;
- a idade do paciente supera os 40 anos;
- dor profunda sen causa na parte inferior das costas ou nádegas;
- localización indistinta da dor;
- redución da dor despois do exercicio;
- a dor ou a rixidez séntense cedo pola mañá ou pola noite;
- a presenza de dor cun excelente estado xeral do aparello locomotor.
Psoríase das placas das uñas
Moitas veces, a psoríase vulgar vai acompañada de danos nas uñas. Neste caso, obsérvase a súa pronunciada distrofia, así como síntomas característicos das infeccións por fungos. É un compañeiro frecuente de artrite psoriásica. Tendo en conta que preto do 4% da poboación mundial padece psoríase común, entón o 30-50% deles tamén ten psoríase nas uñas.
Tratamento da psoríase
Por desgraza, na actualidade, a medicina aínda non é capaz de curar a psoríase, xa que iso require un coñecemento moito máis profundo das peculiaridades do traballo dos mecanismos básicos do sistema inmunitario humano. Dado que este tipo de investigación avanza bastante lentamente e a enfermidade en si non supón unha ameaza particular para a vida, a terapia sintomática é actualmente a prioridade. Antes de iniciar o tratamento, o paciente necesita un exame completo, xa que cada organismo contén un conxunto individual de factores que inflúen no curso da enfermidade. Xénero, idade, profesión, saúde xeral, tipo de psoríase: todo isto hai que telo en conta á hora de prescribir terapia terapéutica. Tamén xoga un papel importante o establecemento da natureza do curso da enfermidade, a susceptibilidade individual ás drogas e a fase actual da enfermidade.
Actividades xerais
Primeiro de todo, o médico precisa determinar a condición física e mental do paciente, avaliar o estado xeral do seu corpo e descubrir o tolerante que é coa enfermidade. Os mellores requisitos previos para un tratamento eficaz son un bo descanso, permanecer nun ambiente tranquilo, cambiar a un modo de traballo menos intensivo ou unha hospitalización a curto prazo. Varios métodos de psicoterapia (rehabilitación en estacións marítimas co uso de terapia cognitivo-conductual, etc. ) tamén se demostraron bastante ben. Tamén é moi importante que o paciente saiba que o proceso de curación está a suceder como debería, porque, sen recibir un efecto rápido, preto do 40% dos pacientes perde a fe na eficacia da terapia e comeza a ignorala. É importante non esquecer que a psoríase é unha enfermidade crónica, polo que hai que ter en conta a seguridade da terapia. Moitas drogas son tóxicas e poden acumularse no corpo, converténdose nunha bomba de reloxería. Tamén é posible un efecto adictivo, polo que é mellor aforrar as drogas máis potentes ata que aparezan os síntomas realmente perigosos.
Evolución da enfermidade e prognóstico a longo prazo
O curso da psoríase é a miúdo imprevisible. Os médicos modernos practicamente non tiveron éxito nisto, polo tanto, como antes, a psoríase segue sendo unha enfermidade desagradable e incontrolable. En cada caso, procede completamente de xeito individual, de xeito que calquera intento de facer un prognóstico sobre o curso da enfermidade, así como a duración das fases de exacerbación e remisión, está condenado ao fracaso previamente. Só unha cousa agrada: a pesar da dificultade do tratamento, raramente representa unha ameaza real para a vida do paciente. En canto á artrite psoriásica, esta enfermidade é moito máis doada que a artrite reumatoide e a diminución da calidade de vida dos pacientes, en comparación con esta última, é moi insignificante. As estatísticas mostran que cun tratamento adecuado, a maioría dos pacientes con artrite psoriasica seguen funcionando e poden levar unha vida satisfactoria. Se a terapia necesaria está ausente ou a enfermidade continúa con complicacións, poden producirse deformidades articulares co desenvolvemento de patoloxías graves. Non obstante, estas complicacións só se atopan nun número moi pequeno de pacientes con psoríase. A maioría dos pacientes poden contar cunha estabilización gradual da enfermidade e a aparición de remisións a longo prazo (máis de dous anos). En casos moi raros, a enfermidade continúa principalmente na fase activa, non obstante, neste caso, pódese localizar de forma efectiva. Hoxe en día pódese obter un tratamento eficaz para a psoríase en calquera cidade importante. E, aínda que, como vostede sabe, non se pode lograr a recuperación final, a dieta, medicamentos especiais e procedementos farán o seu traballo rapidamente. Ademais, non necesitará tratamento a longo prazo nun hospital. A tarefa do médico é só saltar rapidamente as dúas primeiras fases da psoríase e levar á persoa á remisión. Despois diso, o paciente só pode coidarse, seguir as instrucións e esquecer a enfermidade durante moito tempo.

























